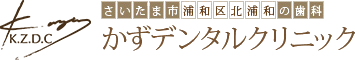インプラントとは
 人工の素材やパーツを身体に入れることをインプラントと呼びます。歯科診療では、歯を失った際の人工歯根による治療を「口腔インプラント」「歯科インプラント」「インプラント」と呼んでいます。身体になじみやすい生体材料で作られた人工の歯根を顎の骨に埋め、それを土台にして上に人工歯を取り付けるというものが一般的な歯科のインプラント治療です。
人工の素材やパーツを身体に入れることをインプラントと呼びます。歯科診療では、歯を失った際の人工歯根による治療を「口腔インプラント」「歯科インプラント」「インプラント」と呼んでいます。身体になじみやすい生体材料で作られた人工の歯根を顎の骨に埋め、それを土台にして上に人工歯を取り付けるというものが一般的な歯科のインプラント治療です。
インプラント体は顎の骨に埋め込む歯根部であり、その上に支台部のアバットメント、表から見える歯の部分になる人工歯の上部構造があります。素材は、インプラント体がチタンやチタン合金、アバットメントはチタン、チタン合金、ジルコニアなどが使われ、人工歯の上部構造はレジン、セラミック、ハイブリッドセラミック、金合金など幅広いものが使われています。
インプラント治療のメリットとデメリット
メリット
- 残された歯への負担がないため、より多くの歯を残せる可能性がある
- 天然歯に近い機能がある
- 食事などでも違和感がない
- 見た目が自然
デメリット
- 手術が必要
- 顎の骨の量や質によって治療できない場合がある
- 治療期間が比較的長い
- 自費治療なので高額
インプラント治療は、ご自分の歯とほとんど変わらない快適性、自然な口元など、失った歯を補いながら若々しさやステイタスを保ちたいとご希望される方におすすめできる治療法です。
インプラントと天然歯との違い
ご自分の歯である天然歯とインプラントはかなり近い快適性がありますが、細かい違いがいくつかあります。
歯根膜の有無
天然歯の歯根は周囲にクッションの役割を果たす歯根膜があります。噛むと歯根膜のクッションによって歯がほんの少し沈み、歯根膜はその圧力を感じとるセンサーとしても働いています。
インプラントには歯根膜がなく、クッションやセンサーによる噛む力の微調整ができないため、治療の際はかみ合わせに精緻な配慮が必要になります。
周辺粘膜の構造の違い
粘膜である歯肉は、天然歯のエナメル質と付着上皮、結合組織とセメント質がしっかり結合して細菌やウイルスの侵入を防いでいます。
インプラントにはこうした強固な結合組織がないため、インプラントと粘膜の間に細菌やウイルスが侵入しやすい状態です。そのため、毎食後、丁寧に歯磨きを行い、定期的に歯科クリニックでクリーニングを受ける必要があります。
インプラントの基本的な手術法
 最初にインプラント体を埋め込む手術を行います。粘膜を切開し、顎の骨を露出させてドリルで穴を開け、インプラント体を埋め込みます。上部の穴にカバーを装着して粘膜を糸で塗ったら最初の手術は終了です。
最初にインプラント体を埋め込む手術を行います。粘膜を切開し、顎の骨を露出させてドリルで穴を開け、インプラント体を埋め込みます。上部の穴にカバーを装着して粘膜を糸で塗ったら最初の手術は終了です。
インプラント体が顎の骨と結合するまで治癒期間が必要です。目安は、上顎が約5カ月、下顎で約3カ月です。
2回目の手術では、カバーの上の粘膜を切開してカバーを除去し、ヒーリングアバットメントという仮のアバットメントを連結させます。
2~3週間で2回目の手術で切開した粘膜が治癒しますので、それを待って仮のものを外し本物のアバットメントを連結します。
その後、仮の上部構造を作って、かみ合わせや形などを確認、修正し、最終の上部組織を製作して慎重に調整し、治療が終了します。
インプラント治療の制限
年齢制限
インプラントが骨と結合する治療ですから、インプラント治療後に顎の骨が成長すると骨の中にインプラントが埋まっていってしまいます。そのため成長期の子どもにインプラント治療は行いません。
骨の成長が止まる時期には個人差がありますが、男性が20歳、女性は18歳が目安となり、それ以降であれば可能です。ただし、インプラント治療は失った歯を補うものですから、ほとんどの場合、40歳後半から60歳代の方が治療を受けています。
年齢の上限は特になく、抜歯やインプラントを埋め込む手術を受けられる健康な状態であればいくつでも可能です。
既往症(持病がある)
インプラント治療では手術を行いますので、病気によっては治療不可能なケースもあります。たとえば、心臓に病気を抱えており、症状が重い、または安定していない状態では手術が行えません。また、女性に多い骨粗鬆症で、予防薬や治療薬でビスホスフォネート製剤を使っている場合、インプラント手術により顎の骨が壊死する可能性があり、特に注意が必要です。
手術後の治りが悪く、感染しやすい糖尿病では、骨を作る細胞機能や数の低下もある場合が多く、インプラント周囲炎を起こしやすいため、血糖値のコントロールを続け、いい状態を保てるようになってからの治療検討をおすすめしています。他にも、血栓ができやすく血をサラサラにする薬を飲んでいる場合など、手術が難しいケースや特別な配慮や連携治療が必要になるケースもあります。持病をみている主治医と連携をとりながら、慎重に治療を進めていくことも可能ですので、まずはご相談ください。
金属アレルギー
インプラント体は主にチタンでできており、金属アレルギーをまれにしか起こさない素材です。他の金属に対してアレルギーがある場合には、検査を受けてチタンにアレルギーがないことを確認してから治療を受けるようにしてください。
喫煙のリスク
喫煙は血流を阻害するため、手術後の傷の治りが悪くなりますし、骨を作る細胞の増殖や分化スピードも遅くしてしまい、治癒に時間がかかります。そのため、インプラント治療を受ける方には禁煙をお願いしています。口腔内の状態を悪化させ、歯周病リスクを上げてしまうため、治療終了後の禁煙継続も不可欠です。
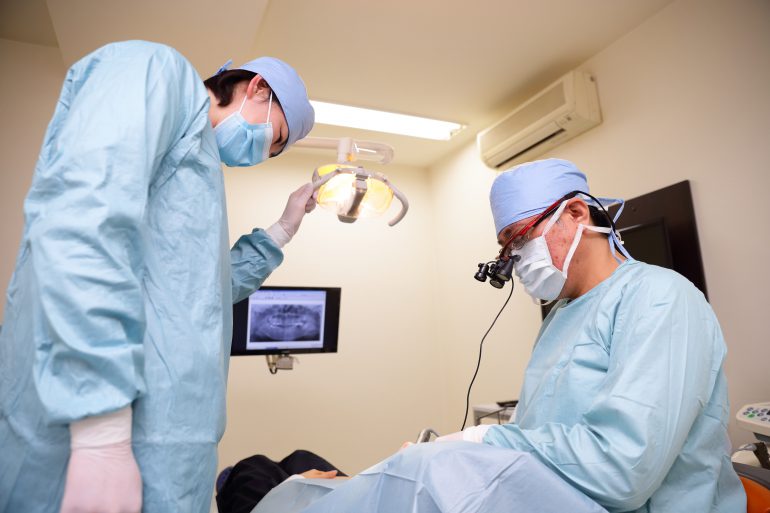
インプラント治療にCT検査は不可欠
 インプラント治療では、顎の骨にインプラント体を埋め込みます。そのため、顎の骨の形状を立体的に把握することが不可欠です。そこで当院では、CT検査とその画像解析で顎の骨の状態を正確に把握した上で適切な治療計画を立て、それにそって治療を進めていきます。また、当院では清潔度の格段に高い専用の手術室を完備しており、そこでインプラント治療の手術を行っています。
インプラント治療では、顎の骨にインプラント体を埋め込みます。そのため、顎の骨の形状を立体的に把握することが不可欠です。そこで当院では、CT検査とその画像解析で顎の骨の状態を正確に把握した上で適切な治療計画を立て、それにそって治療を進めていきます。また、当院では清潔度の格段に高い専用の手術室を完備しており、そこでインプラント治療の手術を行っています。
メンテナンスについて
 人工歯である上部構造を装着し、かみ合わせなどの微妙な調節を行ってインプラント治療は終了しますが、ここからが実は患者様にとって一番重要なメンテナンス期間となります。快適な状態を長く保ち、他の歯を残していくためには、日々の手入れと定期的な歯科検診が必要です。ブラッシングなどの清掃に関しては、歯科衛生士から丁寧な指導を受け、専用の歯ブラシなどを使用して毎食後に行います。定期的な歯科検診では、ご自分では取れない部分にたまった汚れを徹底的にきれいにして、かみ合わせやインプラント体周囲骨の吸収状態を確認します。定期検診の頻度は、上部構造を装着して1ヶ月後、3ヶ月後、半年後、1年後と通っていただき、1年後以降は状態により3ヶ月ごとから年1回までの定期検診となります。
人工歯である上部構造を装着し、かみ合わせなどの微妙な調節を行ってインプラント治療は終了しますが、ここからが実は患者様にとって一番重要なメンテナンス期間となります。快適な状態を長く保ち、他の歯を残していくためには、日々の手入れと定期的な歯科検診が必要です。ブラッシングなどの清掃に関しては、歯科衛生士から丁寧な指導を受け、専用の歯ブラシなどを使用して毎食後に行います。定期的な歯科検診では、ご自分では取れない部分にたまった汚れを徹底的にきれいにして、かみ合わせやインプラント体周囲骨の吸収状態を確認します。定期検診の頻度は、上部構造を装着して1ヶ月後、3ヶ月後、半年後、1年後と通っていただき、1年後以降は状態により3ヶ月ごとから年1回までの定期検診となります。
インプラントの持ちについて
インプラントの種類により、一定期間内に残っているインプラントの残存率は変わってきます。
表面をブローネマルクシステムで処理していないインプラント体の場合(10年間の残存率)
- 部分欠損の残存率 上顎 約91% 下顎 約96%
- 無歯顎の残存率 上顎 約80% 下顎 約97%
上顎には鼻腔や上顎洞があり、インプラント体を埋入するための骨量が少なく、骨自体も軟らかいため上顎の数字が悪くなっています。
インプラント治療に必要な顎の骨の量について
インプラントを埋め込むためにはある程度の骨量があることが絶対条件になります。顎の骨は、長年義歯を装着している、抜歯後放置した、腫瘍があるなどにより少なくなってしまうことがあります。こうした場合には、事前に足りない骨を補う骨造成を行うことでインプラント治療が可能になる場合もあります。骨造成には骨移植法、骨再生誘導法(GBR法)、上顎洞底挙上法(サイナスリフト)、ソケットリフトなどがあります。移植には自家骨移植の他、人工骨を用いる方法もあります。骨再生誘導法(GBR法)では特殊な膜を使って空間を確保し、骨の再生を図ります。サイナスリフトは、上顎洞底にある上顎洞粘膜を持ち上げて、その下の空洞に骨を移植します。こうした骨造成法は移植骨が定着するまで4~6カ月かかり、その後にインプラント治療となります。
インプラント治療の流れ
1初診
口内を診察、検査して、レントゲン作成で顎の骨の全体像を大づかみに把握し、口内の型をとって歯やかみ合わせを詳細にみるための模型を作成します。
2カウンセリング
口内や顎などの状態をわかりやすくご説明し、ご質問にお答えしながら診療方針を相談していきます。当院では、インフォームドコンセントを重視しており、同意をいただいてから次のステップに進んでいます。
3検査・診断と術前処置
CT検査で顎や歯の状態を詳細に調べます。
骨の量が不足しているとわかった場合には、骨造成などが必要になります。
歯周病や虫歯がある場合には、まずその治療が必要です。かみあわせの調整も重要です。
持病があるなど、全身状態に問題がある場合には、主治医との連携治療なども検討します。
4治療計画の立案とインフォームドコンセント
最終的なインプラント治療の計画を立て、1次手術についてのインフォームドコンセントを行います。
- 手術について 麻酔・術式・術後の管理と経過・可能性のある合併症など
- 上部構造について さまざまな素材による違い、形・色・発音など
- 費用について 治療の総額、メンテナンスにかかる費用、トラブル発生時の費用など
どんな質問でも気軽にご質問いただくことが重要です。ご納得いただいたら、同意書にご記入いただきます。
5手術
1次手術をまず行って、2次手術前にも再びインフォームドコンセント、同意書へのご記入をいただいています。2次手術が終了したら、上部構造の製作を行います。
6上部構造の装着
かみ合わせなどを細かく構成します。
7メンテナンス
ブラッシング指導や定期検診で、インプラントをできるだけ長持ちさせ、口内の状態を健康に保ちます。
手術の詳細な流れ
1次手術
麻酔
1本のみの埋入では笑気ガスを使うこともありますが、2本以上の場合は基本的に局所麻酔と静脈に鎮静剤を投与し、眠っているような状態で手術を受けていただいています。手術時間の目安は40分程度です。
切開
インプラント体埋入部位の顎骨を露出させるため、粘膜骨膜を切開します。
骨に穴を開ける
インプラント体を埋める位置にドリルで穴を開け、必要な深さ、直径に調整します。
埋入
専用の器具を使用し、正確な深さと角度にインプラント体を埋め込みます。
縫合
インプラント体にある上部の穴にカバーをかけ、切開した部分を縫合します。
手術後の処方
一般的に、5日分の抗菌剤と胃薬、5回分の痛み止め、1週間分のうがい薬が処方されますので、指示された通りに服用してください。
手術後の経過
腫れのピークは手術後2日目から3日目で、それからは少しずつおさまっていきます。痛みは抜歯より軽いことが多く、1日半でほとんどの方が気にならなくなったとおっしゃっています。抜糸は1週間から10日後です。
炎症がない部分の切開ですから、化膿するリスクも少なくなっています。
手術した皮膚部分に暗紫色の内出血斑が現れる可能性がありますが、1週間から2週間程度で消失します。
治癒期間
骨の状態などにより変わってきますが、特に問題なく治療が進んだ際の治療期間は上顎が5カ月、下顎は3カ月が目安となっています。
2次手術(アバットメント連結手術)
麻酔
小さい切開で可能なため、局所麻酔のみでも可能です。また笑気吸入鎮静法を用いる場合もあります。
切開
粘膜骨膜を切開して、1次手術で入れたカバーの上にある粘膜を円筒状に切除し、カバーを除去します。
骨の調整
<インプラント体上部にある周囲の骨を調整します。
ヒーリングアバットメント連結と縫合
ヒーリングアバットメントという仮のものをインプラント体に連結し、切開部分を縫合します。
術後の処方
侵襲が少なく腫れや痛みが軽いため、2日分の抗菌剤と胃薬、3回分の痛み止め、1週間分のうがい薬を処方しています。
最終アパットメントに交換
2次手術による粘膜の傷が治るのは3週間後が目安です。傷が治ったら、仮のヒーリングアパットメントから最終のアパットメントに交換します。
上部構造の製作と装着
仮の上部構造をまず作成して問題があれば修正し、最終の上部構造を製作します。こうすることでより質が高い審美性、かみ合わせなどの機能、快適さが実現します。
最終の上部構造ができて、細かい調整を行ったら治療は終了です。
上部構造の種類
歯が全くない無歯顎
ボーンアンガードブリッジというブリッジタイプ、オーバーデンチャーというインプラントを使った義歯があります。部分的に歯がない場合にはブリッジが適していますが、手術侵襲を最小限にして費用を抑えられるオーバーデンチャーを用いた治療も可能です。
固定法による違い
上部構造は、固定する方法によって2つにわけられます。
ネジを使用するスクリュー固定
取り外して修理や詳しい検査ができますが、上部構造にネジ穴が開くので見た目を気にされる方には向きません。
歯科用のセメント固定
ブリッジなどの装着などの歯科診療に使われているセメントで固定する方法です。壊すことでしか取り外しができないため、修理などはできません。ただし、ネジ穴がないため、見た目が自然です。